ฮีโมฟีเลีย
คำพ้องความหมาย
ฮีโมฟีเลีย, โรคเลือดออกจากกรรมพันธุ์, การขาดปัจจัยการแข็งตัวของเลือด,
การขาดปัจจัย VIII การขาดปัจจัย IX โรคฮีโมฟีเลีย
คำนิยาม
โรคฮีโมฟีเลียเป็นโรคที่ถ่ายทอดทางพันธุกรรมของระบบการแข็งตัวของเลือด:
ผู้ป่วยที่ได้รับผลกระทบมีความบกพร่องในการแข็งตัวของเลือดซึ่งแสดงให้เห็นว่าเลือดออกเกิดขึ้นพร้อมกับการบาดเจ็บที่น้อยที่สุดและเลือดออกยากที่จะหยุด
ไม่สามารถเปิดใช้งานปัจจัยการแข็งตัวของเลือดได้ดังนั้นจึงไม่สามารถดำเนินการน้ำตกแข็งตัวตามปกติได้
โรคฮีโมฟีเลียเป็นโรคประจำตัวที่มีสองรูปแบบ
อาจมีฮีโมฟีเลีย A และ B
โรคฮีโมฟีเลีย A เกิดขึ้นบ่อยกว่า (ใน 85% ของกรณี) มากกว่ารูปแบบ B (ประมาณ 15%) และรุนแรงกว่าในสองรูปแบบ
กิจกรรมของแฟคเตอร์ VIII คอมเพล็กซ์มี จำกัด ในฮีโมฟีเลียเอเนื่องจากการสร้างแฟคเตอร์ VIII-C ในเซลล์ตับลดลง
Factor VIII-C เป็นหนึ่งในสองหน่วยย่อยของ Factor VIII complex: The von-Willebrand- ปัจจัยและปัจจัย VIII-C สร้างคอมเพล็กซ์ส่งเสริมการแข็งตัวนี้ในน้ำตกการแข็งตัว ปัจจัย von Willebrand ช่วยปกป้องปัจจัย VIII-C ไม่ให้ถูกทำลายลงเร็วเกินไป
จำนวนของปัจจัยเชิงฟังก์ชัน VIII ที่ซับซ้อนจึงลดลงในรูปแบบ A
ใน ฮีโมฟีเลีย บี การสังเคราะห์ปัจจัยการแข็งตัวของเลือด IX เกิดขึ้นในระดับที่น้อยกว่าดังนั้นผลของมันในกระบวนการแข็งตัวจะขาดหายไปและการห้ามเลือดจะลดลง
การเกิดขึ้น / ระบาดวิทยา
การเกิดโรคฮีโมฟีเลียในประชากรเป็นของฮีโมฟีเลียเอ 1 ใน 5,000 และสำหรับแบบฟอร์ม B 1:15.000.
ความจริงที่ว่าผู้ชายโดยเฉพาะป่วยเป็นเพราะปัญหาที่เกี่ยวข้องกับเพศ
รูปแบบ X-linked ของการถ่ายทอดทางพันธุกรรมของข้อบกพร่องการแข็งตัว (ดูสาเหตุ / พัฒนาการ)
ข้อมูลพื้นฐานเกี่ยวกับ
การแข็งตัวของเลือดเป็นระบบที่ได้รับการปรับแต่งอย่างละเอียดส่วนประกอบต่าง ๆ ของเลือดซึ่งเรียกว่าปัจจัยการแข็งตัวจะถูกกระตุ้นทีละอย่างในลักษณะคล้ายน้ำตกเพื่อเปิดใช้งานการห้ามเลือดในกรณีที่ได้รับบาดเจ็บ
ระบบการแข็งตัวประกอบด้วยการห้ามเลือดขั้นปฐมภูมิและทุติยภูมิซึ่งเรียกอีกอย่างว่าการแข็งตัวของพลาสม่า
หากผนังหลอดเลือดได้รับบาดเจ็บหลอดเลือดที่ได้รับผลกระทบจะแคบลงในขั้นตอนแรก (= การแข็งตัวหลัก) จากนั้นเสา (=เกล็ดเลือด) ที่บริเวณที่ได้รับบาดเจ็บซึ่งมีเกล็ดเลือดปกคลุม (= เกล็ดเลือด) ถูกสร้างขึ้นเพื่อให้ได้ตราประทับเริ่มต้นของเรือ
การก่อตัวของ thrombus กระตุ้นการแข็งตัวของพลาสม่า:
การแข็งตัวของน้ำตกเริ่มขึ้นและการทำงานร่วมกันของปัจจัยการแข็งตัวต่างๆทำให้เกิดบาดแผลที่มั่นคงหรือการปิดหลอดเลือด
สาเหตุและที่มา
ฮีโมฟีเลีย ฮีโมฟีเลียทั้งสองรูปแบบได้รับการถ่ายทอดมาเป็นลักษณะถอยที่เชื่อมโยงกับ X
ในโหมด X-linked ที่เรียกว่าการถ่ายทอดทางพันธุกรรมของโรคฮีโมฟีเลียข้อมูลทางพันธุกรรมของผลิตภัณฑ์ยีนอยู่ในโครโมโซมเพศ X ซึ่งพบเป็นเลขคู่ในผู้หญิงและในจำนวนเดียวในผู้ชาย
มียีนสองยีนสำหรับทุกข้อมูลทางพันธุกรรมที่เรียกว่าอัลลีล หากมีการถ่ายทอดทางพันธุกรรมแบบถอยอัลลีลทั้งสองจะต้องได้รับผลกระทบจากการกลายพันธุ์จึงจะทำให้เกิดโรคได้: Recessive หมายถึงข้อมูลทางพันธุกรรมที่เปลี่ยนแปลงทางพยาธิสภาพนั้นมาจากสิ่งที่มีสุขภาพดีนั่นคือ ไม่เปลี่ยนแปลงข้อมูลถูกระงับและไม่นำไปสู่โรค โรคทางพันธุกรรมแบบถอยจะเกิดขึ้นก็ต่อเมื่ออัลลีลทั้งสองมีข้อมูลทางพันธุกรรมที่ไม่ถูกต้อง
เป็นเพียง การแสดงออกของยีนเปลี่ยนไปมา ไม่ ถึง ฮีโมฟีเลีย.
ข้อมูล: มรดก
หากมีการเปลี่ยนแปลงการแสดงออกของยีนเพียงตัวเดียวก็จะไม่มีโรค
เนื่องจากผู้ชายมีโครโมโซม X เพียงตัวเดียวในคู่โครโมโซมเพศดังนั้นข้อมูลสำหรับผลิตภัณฑ์ยีนบนโครโมโซม X จึงมีให้ในรูปแบบง่ายๆเท่านั้นพวกเขาจะล้มป่วยหากมีเพียงอัลลีลเดียวที่มีข้อบกพร่อง
ในทางกลับกันผู้หญิงที่มีโครโมโซม X สองตัวเป็นโครโมโซมเพศจะป่วยก็ต่อเมื่อโครโมโซมทั้งสองมียีนผิดปกติสำหรับผลิตภัณฑ์ยีน
ในผู้ชายที่เป็นโรคฮีโมฟีเลียอัลลีลที่มีข้อมูลทางพันธุกรรมสำหรับปัจจัยการแข็งตัว VIII-C (ฮีโมฟีเลีย A) หรือปัจจัยการแข็งตัว IX (ฮีโมฟีเลียบี) จะมีให้ในรูปแบบที่ปรับเปลี่ยนเล็กน้อยเท่านั้น
ผู้หญิงต้องมีการเปลี่ยนแปลงทางพันธุกรรมนี้กับอัลลีลทั้งสองเพื่อที่จะป่วย
หากผู้หญิงมีอัลลีลผิดพลาดและไม่มีการเปลี่ยนแปลงพวกเขาจะเรียกว่าพาหะของโรคที่ถ่ายทอดทางพันธุกรรม X-linked เช่นฮีโมฟีเลีย
ในฮีโมฟีเลียข้อมูลทางพันธุกรรมที่ผิดพลาดมีผลในการลดกิจกรรมของปัจจัยการแข็งตัวที่ได้รับผลกระทบหรือลดการผลิตปัจจัยการแข็งตัว
โครโมโซม X เป็นพาหะของสารพันธุกรรมสำหรับปัจจัยการแข็งตัวของภาวะเลือดออกในระดับทุติยภูมิ
ประมาณ 70% ของการกลายพันธุ์ในสารพันธุกรรมที่ทำให้เกิดโรคฮีโมฟีเลียจะถูกส่งต่อในครอบครัวโดย 30% ของโรคเกิดจากการเปลี่ยนแปลงที่เกิดขึ้นเอง (= การกลายพันธุ์ที่เกิดขึ้นเอง) ในข้อมูลทางพันธุกรรม
การวินิจฉัยโรค
หลังจากสอบถามประวัติทางการแพทย์ของผู้ป่วยและทำการตรวจร่างกายอย่างละเอียดแล้วมีขั้นตอนเพิ่มเติมในการวินิจฉัยโรคฮีโมฟีเลีย:
ใน 2/3 ของกรณีมีกรณีของโรคฮีโมฟีเลียในครอบครัวซึ่งเป็นสาเหตุที่ควรถามการรวมกลุ่มของโรคในครอบครัวว่าผู้ป่วยนำเสนอต่อแพทย์ด้วยอาการที่น่าสงสัยของฮีโมฟีเลียหรือไม่
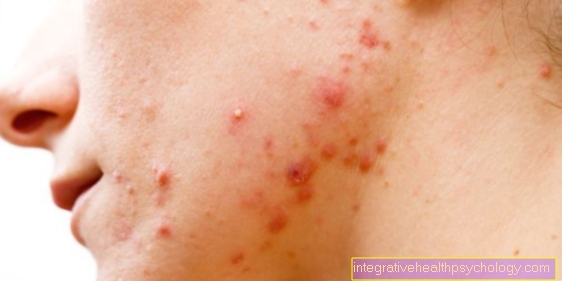
ผู้ป่วยรายงานว่ามีรอยฟกช้ำอันเป็นผลมาจากการบาดเจ็บที่น้อยที่สุด
สิ่งหนึ่งที่ทำให้เกิดความแตกต่าง ความรุนแรงของโรคฮีโมฟีเลีย เป็นรูปแบบที่ไม่รุนแรงปานกลางหรือรุนแรง
การตรวจตัวอย่างเลือดให้ผลลัพธ์ดังต่อไปนี้สำหรับฮีโมฟีเลีย:
เวลาเลือดออกเป็นปกติ (= การแข็งตัวหลักยังคงอยู่) แต่การทำงานของการแข็งตัวของพลาสม่าจะลดลงซึ่งเป็นสาเหตุที่เรียกว่าเวลา PTT นานขึ้น
PTT ย่อมาจากเวลา thromboplastin บางส่วน วัดได้ในการทดสอบในห้องปฏิบัติการเพื่อตรวจสอบการทำงานของปัจจัย I, II, V, VIII ถึง XII เช่นเดียวกับ XIV และ XV
เนื่องจากปัจจัยหนึ่งในน้ำตกการแข็งตัวขาดหายไปในโรคฮีโมฟีเลียจึงไม่สามารถทำงานในลักษณะที่เหมาะสมได้ซึ่งส่งผลให้ใช้เวลาในการแข็งตัวเป็นเวลานาน
เพื่อให้สามารถแยกความแตกต่างระหว่างฮีโมฟีเลีย A และ B เลือดของผู้ป่วยต้องได้รับการตรวจหาปัจจัย VIII และ IX การไม่มีปัจจัยทั้งสองจะกำหนดประเภทของฮีโมฟีเลีย
การวินิจฉัยแยกโรค
Haemophilia ต้องแตกต่างจากความผิดปกติอื่น ๆ ของระบบการแข็งตัวของเลือดโดยเฉพาะกลุ่มอาการ von Willebrand-Jürgens
von Willebrand factor (vWF) ทำงานร่วมกับปัจจัย VIII-C im
ปัจจัย VIII ซับซ้อนและทำให้เกิดการยับยั้งการสลายตัวของปัจจัย VIII ก่อนวัยอันควรนอกจากนี้ปัจจัยนี้ยังส่งเสริมการแข็งตัวของเลือดโดยการไกล่เกลี่ยการเกาะตัวของเกล็ดเลือดกับบริเวณหลอดเลือดที่ได้รับบาดเจ็บ ดังนั้น vWF จึงเป็นส่วนสำคัญของการแข็งตัวทั้งหลักและรอง
หากมีอาการ von Willebrand-Jürgensการก่อตัวของ
vWF ในเซลล์ผนังหลอดเลือดเกิดขึ้นเพียงเล็กน้อยหรือในลักษณะที่ไม่ถูกต้อง อัตราการศึกษาที่ลดลงหรือการทำงานที่ไม่เพียงพอของ
von Willebrand factor เกิดจากการกลายพันธุ์ของยีนเพื่อสร้างแฟคเตอร์ การถ่ายทอดทางพันธุกรรมของกลุ่มอาการหรือการกลายพันธุ์ของยีนที่เป็นสาเหตุนั้นได้รับการถ่ายทอดมาในลักษณะเด่นของ autosomal: ข้อมูลทางพันธุกรรมของ vWF อยู่บนโครโมโซมหมายเลข 12 ซึ่งไม่ใช่โครโมโซมเพศ ในโหมดการถ่ายทอดทางพันธุกรรมที่โดดเด่นอัลลีลที่เป็นโรคจะยับยั้งผลของอัลลีลที่สองที่มีสุขภาพดีดังนั้นโรคนี้จึงเกิดจากการกลายพันธุ์ของยีนและทำให้เกิดอาการทางคลินิก
ผู้ป่วยมักจะมีอาการเลือดออกที่ผิวหนังและเยื่อเมือกน้อยกว่าจากการมีเลือดออกเองเช่นผู้ป่วยฮีโมฟีเลีย
โรคนี้มักจะสังเกตเห็นได้ก็ต่อเมื่อมีเลือดออกเป็นเวลานานหลังการผ่าตัด
เวลาเลือดออกของผู้ป่วยหลังจากได้รับบาดเจ็บเป็นเวลานานและค่าของการแข็งตัวของพลาสม่ามีการเปลี่ยนแปลงทางพยาธิสภาพ (PTT เป็นเวลานาน)
กลุ่มอาการ von Willebrand-Jürgensเกิดจากการให้ desmopressin หรือการทดแทนปัจจัย VIII และ vWF เพื่อทำให้การแข็งตัวของเลือดคงที่ (สำหรับคำอธิบายโดยละเอียดเพิ่มเติมโปรดดูใน "การบำบัดฮีโมฟีเลีย")
อาการของโรคฮีโมฟีเลียคืออะไร?
อาการในรูปแบบของโรคฮีโมฟีเลียไม่แตกต่างกัน:
- โรคฮีโมฟีเลียมักนำไปสู่อาการทางคลินิกในผู้ชายเท่านั้น
- เลือดออกมากเกินไปเกิดขึ้นกับฮีโมฟีเลียซึ่งไม่สัมพันธ์กับก่อนหน้านี้ส่วนใหญ่เป็นอุบัติเหตุซ้ำ ๆ (การบาดเจ็บ) เวลาที่เลือดออกเป็นเรื่องปกติ แต่โดยทั่วไปแล้วการมีเลือดออกจะไม่เกิดขึ้นในคนที่มีสุขภาพดี
- ความแตกต่างสามารถทำได้ระหว่างฮีโมฟีเลียสามรูปแบบซึ่งกำหนดโดยกิจกรรมที่เหลือของปัจจัยการแข็งตัวที่ได้รับผลกระทบ:
1โรคฮีโมฟีเลียรุนแรง (ฮีโมฟีเลีย) ที่มีกิจกรรมตกค้างน้อยกว่า 1% หรือสัดส่วนของปัจจัยการทำงานยังคงมีอยู่ซึ่งมีเลือดออกตามธรรมชาติและมีเลือดออกร่วม
2. โรคฮีโมฟีเลียระดับปานกลาง (โรคเลือด) ที่มีกิจกรรมปัจจัยอยู่ระหว่าง
1 และ 5% ของกิจกรรมปัจจัยปกติและการเกิดรอยฟกช้ำ (= hematomas) หลังการบาดเจ็บเล็กน้อย
3. ฮีโมฟีเลียอ่อน (ฮีโมฟีเลีย) ซึ่งยังคงมีกิจกรรมตกค้างอยู่ 5-15% และผู้ป่วยรายงานอาการต่างๆเช่นเลือดออก (รอยฟกช้ำ) หลังการบาดเจ็บที่สำคัญและการตกเลือดหลังการผ่าตัด
อ่านเพิ่มเติมในหัวข้อ: อะไรคือสาเหตุของการตกเลือดในสมอง
- ผู้หญิงที่มักจะเปลี่ยนแปลงข้อมูลทางพันธุกรรมของฮีโมฟีเลียมักจะไม่แสดงอาการทางคลินิกโดยมีกิจกรรมตกค้างมากกว่า 50%
- ผู้ป่วยมีอาการเลือดออกในข้อต่อขนาดใหญ่เช่นนั้น เข่า-, สะโพก- หรือ ข้อไหล่โดยที่หนึ่งพูดถึง hemarthrosis การมีเลือดออกทำให้เกิดปฏิกิริยาการอักเสบด้วยกระบวนการซ่อมแซมในข้อต่อซึ่งอาจทำให้ข้อต่อแข็งขึ้น
- นอกจากนี้ยังสามารถทำให้เลือดออกใน กล้ามเนื้อ และเนื้อเยื่ออ่อนก็มา การมีเลือดออกทำให้ความดันในกล้ามเนื้อหรือเนื้อเยื่อเพิ่มขึ้นเนื่องจากปัจจุบันมีปริมาณมากขึ้น โดยเฉพาะอย่างยิ่งอาจส่งผลต่อแขนและขาของคุณ โรคช่อง เพื่อนำไปสู่:
ความดันที่เพิ่มขึ้นทำให้เกิดการบีบตัวของหลอดเลือดและเส้นประสาททำให้แขนขาขาดและเนื้อเยื่อบริเวณใหญ่อาจตายได้ โรคช่องท้องจำเป็นต้องได้รับการรักษาโดยศัลยแพทย์โดยเร็วที่สุดเพื่อป้องกันการสูญเสียแขนขา - เลือดออกในช่องท้องเกิดขึ้นซึ่งเป็นสถานการณ์ที่อันตรายถึงชีวิตสำหรับผู้ป่วย
- อาจมีเลือดออกเป็นเวลานานผิดปกติหลังการผ่าตัด
นอกจากนี้อาจมีเลือดปนในปัสสาวะเป็นเวลานาน ที่นี่หนึ่งคุกคาม โรคโลหิตจางเนื่องจากผู้ป่วยเสียเลือดอยู่ตลอดเวลาโดยอาจไม่มีใครสังเกตเห็น - เป็นอันตรายอย่างยิ่ง เลือดออกในสมอง (= เลือดออกในกะโหลกศีรษะ) ซึ่งนำไปสู่การเสียชีวิตใน 10% ของผู้ที่เป็นโรคฮีโมฟีเลีย คุณสามารถค้นหาข้อมูลเพิ่มเติมเกี่ยวกับหัวข้อนี้ได้ในหัวข้อของเรา เลือดออกในสมอง
การบำบัดโรคฮีโมฟีเลียทำได้อย่างไร?

ควรมีเลือดออกในผู้ป่วย ฮีโมฟีเลีย ต้องหลีกเลี่ยงซึ่งเป็นสาเหตุที่ผู้ป่วยไม่ทำ ยา ที่ยับยั้งการแข็งตัวของเลือดเช่น กรดอะซิทิลซาลิไซลิก (Aspirin®) และไม่มีการฉีดยาเข้ากล้าม (= syringes into the กล้ามเนื้อ) ตามลำดับ
หากเกิดการบาดเจ็บที่มีเลือดออกการห้ามเลือดในพื้นที่อย่างระมัดระวังมีความสำคัญอย่างยิ่งเพื่อป้องกันไม่ให้เลือดออกสู่เนื้อเยื่อข้างเคียง
การรักษาด้วยยาของ ฮีโมฟีเลีย ประกอบด้วยการทดแทนปัจจัยการแข็งตัวที่ร่างกายไม่สามารถผลิตได้ในปริมาณที่เพียงพอ
ผู้ป่วยที่มีอาการเล็กน้อย ฮีโมฟีเลีย ได้รับการเตรียมปัจจัยการแข็งตัวตามความจำเป็นเช่น หากมีการบาดเจ็บที่มีเลือดออกหรือมีการวางแผนการผ่าตัดใหญ่ซึ่งอาจส่งผลให้มีเลือดออกมาก
ควรใช้การเปลี่ยนปัจจัยป้องกันโรคในผู้ป่วยที่เป็นโรคฮีโมฟีเลียระดับปานกลางถึงรุนแรงเช่น ควรให้ปัจจัยที่ขาดหายไปอย่างถาวร ก่อน มีเลือดออก
หากมีกิจกรรมตกค้างของปัจจัย VIII มากกว่า 15% หรือปัจจัย IX มากกว่า 20-25% ไม่จำเป็นต้องได้รับการบำบัดตามปกติ ผู้ป่วยเหล่านี้ได้รับปัจจัยการแข็งตัวที่ขาดหายไปในกรณีที่มีเลือดออกเองหรือก่อนการผ่าตัดตามแผน
การบำบัดในระยะยาวและก่อนการผ่าตัดสามารถใช้รูปแบบของการรักษาด้วยตนเองที่บ้านซึ่งผู้ป่วยใช้ปัจจัยการแข็งตัวที่ขาดหายไปเอง
มีทางเลือกในการบำบัดสำหรับผู้ป่วยที่เป็นโรคฮีโมฟีเลียเล็กน้อย:
สารออกฤทธิ์ desmopressin (เช่นMinirin®) นำไปสู่การกระจายไฟล์
Factor VIII ซึ่งเก็บไว้ในผนังหลอดเลือด
อย่างไรก็ตามสามารถให้ยาได้ครั้งละไม่กี่วันเท่านั้นเนื่องจากหลังจากกระตุ้นการปลดปล่อยปัจจัยแล้วหน่วยความจำในผนังหลอดเลือดจะหมดลงและต้องทำซ้ำอีกครั้ง
ในการบำบัดแบบเฉียบพลัน ฮีโมฟีเลีย มีสามทางเลือกสำหรับการแทรกแซง:
- ผู้ป่วยจะได้รับพรอ ธ รอมบินที่กระตุ้นการทำงานซึ่งเป็นสารที่ส่งเสริมการแข็งตัวของเลือดเพื่อให้เลือดหยุดโดยเร็วที่สุด
- อีกทางเลือกหนึ่งในการรักษาคือการใช้การเตรียมปัจจัย VII ปัจจัยนี้อยู่ที่จุดเริ่มต้นของน้ำตกการแข็งตัวและเริ่มต้นหลักสูตรปกติ
- ตัวเลือกการรักษาที่สามคือการใช้ปัจจัยจากสัตว์ VIII-C เพื่อให้ผู้ป่วยหยุดเลือดได้
ภาวะแทรกซ้อน
ของขวัญทดแทน (=การแทน) ของปัจจัยการแข็งตัวสามารถนำไปสู่การก่อตัวของแอนติบอดีต่อปัจจัยเหล่านี้ได้อย่างแม่นยำดังนั้นการทดแทนในปริมาณที่คงที่จะไม่มีผลในการรักษาอีกต่อไปซึ่งเป็นเหตุผลว่าทำไมเราจึงพูดถึงการก่อตัวของสารยับยั้ง
ขึ้นอยู่กับการกำหนดความเข้มข้นของแอนติบอดีในเลือดของผู้ป่วยสามารถให้ปัจจัย VIII ในปริมาณสูงได้โดยมีจุดมุ่งหมายเพื่อฟื้นความทนทานต่อปัจจัยนี้และเพื่อปิดการสร้างแอนติบอดี ขั้นตอนนี้ควรดำเนินการในศูนย์เฉพาะทางเท่านั้น
มีความเสี่ยงต่ำในการติดเชื้อไวรัสตับอักเสบหรือติดเชื้อไวรัสเอชไอวี (=เอชไอวี) เนื่องจากปัจจัยมาจากผลิตภัณฑ์จากเลือดของมนุษย์
ความเสี่ยงอีกประการหนึ่งของการบำบัดทดแทนฮีโมฟีเลียคือการเกิดอาการแพ้

















.jpg)